
Integrar terapias complementarias de forma segura es una alianza estratégica que mejora su calidad de vida, no un reemplazo del tratamiento oncológico.
- La comunicación abierta y total con su equipo médico sobre cada suplemento o terapia es el pilar fundamental para evitar interacciones peligrosas.
- Distinguir a un profesional certificado de un charlatán que promete curas es una habilidad crítica para su seguridad y bienestar.
Recomendación: Asuma el rol de director de su bienestar, construyendo un equipo donde la medicina convencional lidera y las terapias complementarias apoyan, siempre con total transparencia.
Recibir un diagnóstico oncológico o de una enfermedad crónica es una experiencia que sacude los cimientos de nuestra vida. En la búsqueda de alivio, control y bienestar, es natural y comprensible explorar opciones más allá de la medicina convencional. El deseo de «hacer algo más», de recurrir a lo natural y de mejorar la calidad de vida durante un tratamiento arduo es una necesidad humana profunda. Sin embargo, este camino, aunque lleno de buenas intenciones, está plagado de riesgos si se recorre a ciegas.
La idea de que «si es natural, no puede hacer daño» es uno de los mitos más peligrosos en la salud. Muchas veces, el debate se polariza entre la medicina convencional y las terapias «alternativas». Mi perspectiva como oncólogo integrativo rompe con esa dicotomía. El objetivo no es elegir un bando, sino construir un puente. La verdadera pregunta no es si debe usar estas terapias, sino cómo integrarlas de manera inteligente y, sobre todo, segura. La clave no está en buscar curas milagrosas, sino en encontrar apoyos basados en evidencia para mitigar los efectos secundarios y fortalecer su resiliencia física y mental.
Este artículo no es una simple lista de remedios. Es una hoja de ruta, una guía de seguridad. Mi misión es proporcionarle el conocimiento y las herramientas para establecer una alianza terapéutica con su equipo médico. Juntos, podemos diseñar un plan que una lo mejor de ambos mundos: la eficacia probada del tratamiento oncológico y el apoyo al bienestar de las terapias complementarias validadas. Vamos a analizar los riesgos ocultos, aprender a identificar a los profesionales serios, entender qué terapias tienen respaldo científico y, lo más importante, cómo gestionar esta integración sin poner en peligro su tratamiento principal.
Para navegar este complejo panorama con la máxima seguridad y claridad, hemos estructurado esta guía para abordar sus preocupaciones más importantes. A continuación, encontrará un resumen de los temas cruciales que desglosaremos paso a paso.
Índice: Su hoja de ruta para una integración segura
- Por qué ocultar que toma hierbas a su médico puede causar fallos hepáticos graves
- ¿Cómo distinguir a un terapeuta serio de un charlatán que promete curas milagrosas?
- Agujas o manos: ¿qué es más efectivo para las náuseas de la quimioterapia?
- El error de dejar la medicación al sentirse mejor con la terapia natural
- Cómo gestionar el gasto en terapias no cubiertas por el seguro sin arruinarse
- Fármacos o cambios de estilo de vida: ¿cuándo es seguro intentar reducir la medicación?
- Asumir la nueva realidad o tirar la toalla: ¿dónde está la línea de la salud mental?
- ¿Qué remedios de medicina natural tienen evidencia científica sólida para dolencias menores?
Por qué ocultar que toma hierbas a su médico puede causar fallos hepáticos graves
La transparencia es la regla de oro en la oncología integrativa. Ocultar información a su médico, especialmente sobre el consumo de hierbas y suplementos, no es un acto de autonomía, sino un riesgo innecesario con consecuencias potencialmente letales. El hígado es el gran laboratorio del cuerpo, responsable de metabolizar tanto los fármacos de la quimioterapia como muchos compuestos herbales. Cuando se combinan sin supervisión, pueden competir por las mismas vías metabólicas (como el sistema de enzimas citocromo P450), provocando que uno de los dos, o ambos, alcancen niveles tóxicos en la sangre.
Ciertas hierbas, como la hierba de San Juan, pueden acelerar el metabolismo de fármacos oncológicos, reduciendo su eficacia y comprometiendo el resultado del tratamiento. Otras, como el té verde en altas concentraciones de extracto, pueden causar toxicidad hepática directa. De hecho, la evidencia muestra que el problema es real: se estima que hasta un 8% de los casos de daño hepático inducido por fármacos en América Latina son causados por productos herbales. No se trata de demonizar las plantas, sino de aplicar el mismo rigor científico que con cualquier otro medicamento.
La comunicación no es una opción, es una necesidad médica. Para que esta comunicación sea efectiva, debe ser estructurada y completa. No basta con decir «tomo algunas hierbas», es crucial ser específico y detallado.
Su plan de acción para una comunicación segura
- Prepare una lista completa de todas las hierbas, suplementos, tés y vitaminas que consume, incluso si parecen inofensivos.
- Incluya las dosis exactas (miligramos, gotas, tazas) y la frecuencia de consumo de cada producto.
- Mencione estos productos al inicio de la consulta, antes de que su médico le prescriba nuevos medicamentos o ajuste los actuales.
- Pregunte directamente sobre posibles interacciones: «¿Existe algún riesgo al combinar esto con mi tratamiento actual?».
- Si tiene una cirugía programada, pregunte sobre el tiempo de suspensión necesario; muchas hierbas deben suspenderse de 2 a 3 semanas antes.
Adoptar este protocolo de comunicación lo transforma en un socio activo y responsable en su tratamiento, garantizando que cada decisión se tome con la información más completa y segura posible.
¿Cómo distinguir a un terapeuta serio de un charlatán que promete curas milagrosas?
Una vez establecida la comunicación con su equipo médico, el siguiente paso es saber elegir a los profesionales que formarán parte de su círculo de bienestar. El mundo de las terapias complementarias es un ecosistema diverso donde conviven profesionales altamente cualificados con individuos que se aprovechan de la vulnerabilidad. Saber diferenciarlos es una habilidad de supervivencia crucial. Un terapeuta complementario serio nunca se posicionará como una alternativa al tratamiento oncológico, sino como un colaborador de su oncólogo.
El lenguaje que utilizan es la primera gran pista. Un profesional ético hablará de «mejorar la calidad de vida», «manejar los efectos secundarios», «reducir el estrés» o «apoyar el bienestar general». Por el contrario, un charlatán usará un lenguaje absolutista y grandilocuente, prometiendo «la cura definitiva», «revertir la enfermedad» o desacreditando activamente la medicina convencional. La promesa de una cura milagrosa, especialmente si es secreta o requiere abandonar su tratamiento actual, es la bandera roja más grande y peligrosa.
Para ayudarle a navegar esta decisión, hemos creado una tabla comparativa que resume las señales clave que debe observar. Utilícela como una lista de verificación antes de comprometerse con cualquier terapeuta.
| Terapeuta Serio | Señal de Alerta (Charlatán) |
|---|---|
| Trabaja en colaboración con oncólogos | Promueve abandonar tratamiento convencional |
| Habla de ‘apoyo y complemento al bienestar’ | Promete ‘cura total’ o ‘reversión’ de la enfermedad |
| Tiene licencia profesional verificable | Sin credenciales o títulos no verificables |
| Acepta trabajar con equipo médico | Promueve exclusividad y secretismo |
| Documenta seguimiento y resultados | Solo muestra testimonios anecdóticos |
Estudio de caso: El modelo de oncología integrativa exitosa
El Instituto Khuab en España es un claro ejemplo del modelo a seguir. Fundado por especialistas en oncología, integra tratamientos convencionales con terapias complementarias validadas científicamente para más de 400 pacientes al mes. Su filosofía es clara: el tratamiento oncológico es el pilar central e insustituible. Las terapias complementarias, como la nutrición especializada o el apoyo psicoemocional, se utilizan exclusivamente para mejorar la calidad de vida y reducir los efectos secundarios, siempre bajo una estricta supervisión médica y en comunicación constante con el equipo oncológico. Este enfoque colaborativo, y no competitivo, es el sello de un centro serio.
La elección de un terapeuta es una extensión de su equipo de salud. Exija el mismo nivel de profesionalismo, transparencia y colaboración que espera de su equipo médico principal.
Agujas o manos: ¿qué es más efectivo para las náuseas de la quimioterapia?
Las náuseas y los vómitos inducidos por la quimioterapia (NVIQ) son uno de los efectos secundarios más temidos y debilitantes, afectando significativamente la calidad de vida. Afortunadamente, la oncología integrativa ofrece herramientas con evidencia sólida para complementar los fármacos antieméticos tradicionales. Dos de las más estudiadas son la acupuntura (agujas) y la acupresión (manos), ambas basadas en la estimulación de puntos específicos del cuerpo.
La acupuntura, que implica la inserción de agujas muy finas en puntos específicos por un profesional cualificado, ha demostrado ser una aliada eficaz. De hecho, la acupuntura ha sido evaluada en numerosos estudios y es reconocida por organismos como el Instituto Nacional del Cáncer de EE.UU. como un método seguro y útil para controlar las náuseas y vómitos asociados a la quimioterapia y la anestesia. Su efecto se basa en la modulación de neurotransmisores en el cerebro y el sistema nervioso periférico.
Para aquellos que prefieren una opción no invasiva o desean una herramienta de autogestión, la acupresión es una excelente alternativa. Se centra en aplicar presión firme y constante con los dedos en los mismos puntos, especialmente el punto P6 (Neiguan). Este punto se encuentra en la cara interna del antebrazo, a una distancia de tres dedos desde el pliegue de la muñeca, justo entre los dos tendones centrales. La estimulación de este punto puede hacerse por el propio paciente o un cuidador, proporcionando una sensación de control y una herramienta de alivio disponible en cualquier momento.
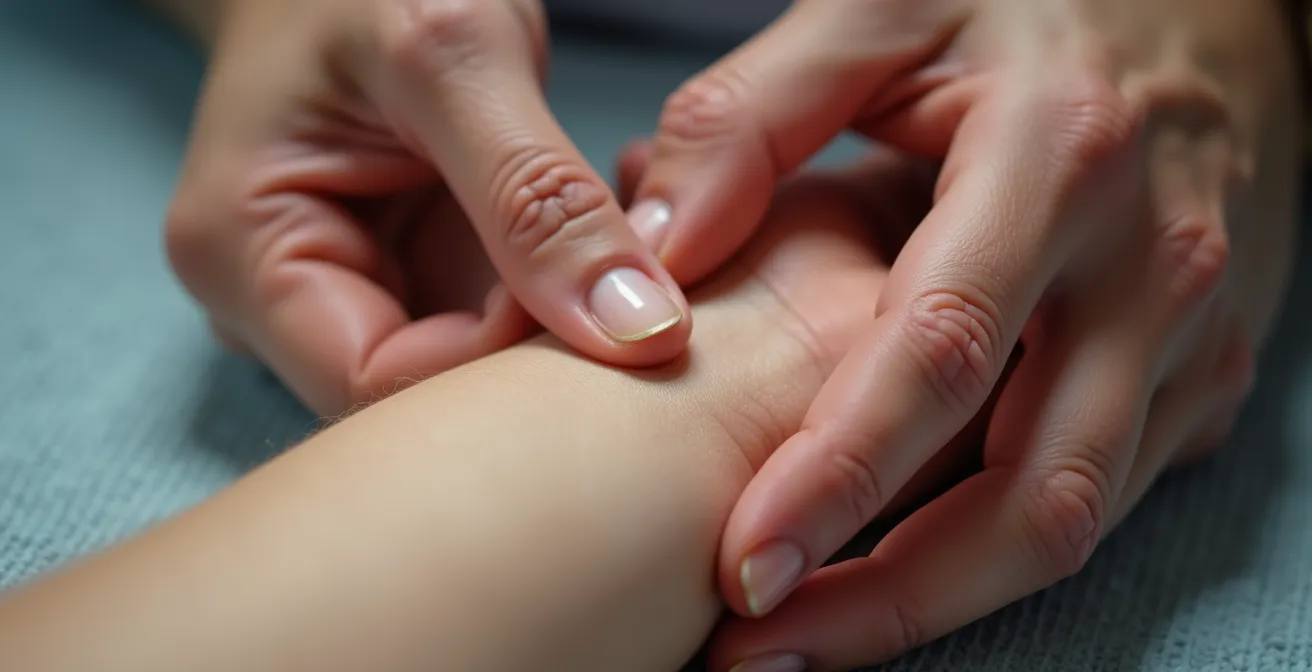
Entonces, ¿cuál es más efectivo? La acupuntura, realizada por un profesional, puede tener un efecto más potente y duradero. Sin embargo, la gran ventaja de la acupresión es su accesibilidad y la capacidad de autoadministración. La mejor estrategia a menudo es combinarlas: sesiones de acupuntura programadas y el uso de la acupresión en casa para manejar los picos de náuseas. Ambas son seguras, siempre que se realicen correctamente y, en el caso de la acupuntura, por un terapeuta certificado.
El error de dejar la medicación al sentirse mejor con la terapia natural
Este es quizás el error más crítico y peligroso que un paciente puede cometer. Las terapias complementarias, cuando se eligen y aplican correctamente, pueden producir una notable sensación de bienestar. Pueden reducir la ansiedad, mejorar el sueño, aliviar el dolor y disminuir las náuseas. Esta mejora es real y valiosa. Sin embargo, es fundamental entender el origen de esta mejoría: es el resultado de un efecto sinérgico. El tratamiento convencional está atacando la enfermedad en su raíz, mientras que la terapia complementaria está aliviando los síntomas y fortaleciendo su capacidad para tolerar el tratamiento principal.
Confundir el alivio sintomático con la curación de la enfermedad es una trampa. Sentirse «mejor» no significa que el cáncer haya desaparecido o que la enfermedad crónica esté controlada. Abandonar o reducir la medicación prescrita por su médico basándose únicamente en una sensación subjetiva de bienestar es como desmontar el andamio de un edificio a medio construir porque el sol brilla. Puede provocar una recaída agresiva, el desarrollo de resistencias al tratamiento y, en última instancia, comprometer gravemente su pronóstico. Como afirma la evidencia médica de forma contundente:
No se ha demostrado que algún tipo de medicina integrativa ayude a curar o tratar el cáncer. Mientras que muchos productos y tratamientos se promocionan como la cura para el cáncer, no existen estudios que respalden estas afirmaciones.
– Todd Gersten, MD, MedlinePlus – Medicina Integrativa para el tratamiento del cáncer
Esto no significa que la reducción de la medicación sea imposible en todos los casos, pero debe seguir un protocolo riguroso, basado en datos objetivos y siempre bajo la dirección de su médico. Nunca debe ser una decisión unilateral. El proceso correcto es un diálogo, no una declaración de independencia.
Es un error pensar que el objetivo de una terapia complementaria es reemplazar la medicación. Su verdadero valor reside en su capacidad para hacer el viaje del tratamiento principal más tolerable y humano, permitiéndole completarlo con la mayor fuerza y calidad de vida posibles.
Cómo gestionar el gasto en terapias no cubiertas por el seguro sin arruinarse
La integración de terapias complementarias puede suponer una mejora significativa en la calidad de vida, pero también puede añadir una carga financiera en un momento ya de por sí estresante. La mayoría de estas terapias no están cubiertas por los seguros de salud estándar, lo que obliga a los pacientes a tomar decisiones difíciles. Sin embargo, «gestionar el gasto» no significa renunciar al bienestar, sino invertir de forma inteligente y estratégica.
El primer paso es la priorización basada en la evidencia y el impacto. No todas las terapias ofrecen el mismo retorno de inversión en términos de bienestar. En lugar de probar de todo un poco, dialogue con su equipo de oncología integrativa para identificar 1 o 2 terapias que tengan la mayor evidencia para sus síntomas específicos. ¿Sufre de náuseas? La acupuntura o la acupresión pueden ser una inversión prioritaria. ¿La ansiedad es su principal problema? Un curso de mindfulness o sesiones de yoga oncológico pueden ofrecer más valor que suplementos costosos de dudosa eficacia.

El segundo pilar es buscar alternativas accesibles y comunitarias. No siempre es necesario recurrir a costosas sesiones individuales. Muchas organizaciones y hospitales ofrecen programas grupales a bajo costo o incluso gratuitos. El modelo de «prescripción social», donde los médicos pueden derivar a pacientes a programas comunitarios, está ganando terreno. Por ejemplo, en Estados Unidos, el National Center for Complementary and Integrative Health (NCCIH) apoya programas de yoga, taichí y meditación para pacientes oncológicos, demostrando que el acceso al bienestar no tiene por qué ser un lujo.
Finalmente, no subestime el poder de las herramientas de autogestión. Aprender técnicas de meditación a través de una aplicación, practicar acupresión en casa o seguir una clase de yoga en línea son formas de inversión de bajo costo y alto impacto. La gestión financiera inteligente en este ámbito consiste en enfocar los recursos en lo que realmente funciona y empoderarse con herramientas que no dependan de un desembolso constante.
Fármacos o cambios de estilo de vida: ¿cuándo es seguro intentar reducir la medicación?
La idea de reducir la carga farmacológica es un objetivo loable y compartido tanto por pacientes como por médicos. Los cambios en el estilo de vida, como una nutrición antiinflamatoria, ejercicio regular y gestión del estrés, son pilares fundamentales de la salud y pueden tener un impacto fisiológico profundo. Sin embargo, la pregunta crucial es: ¿cuándo estos cambios son lo suficientemente potentes como para justificar una reevaluación de la medicación? La respuesta requiere paciencia, disciplina y, sobre todo, datos objetivos.
La sensación subjetiva de «sentirse mejor» no es un marcador fiable para modificar un tratamiento. El cuerpo necesita tiempo para adaptarse y mostrar cambios medibles. Según expertos en oncología integrativa, se requieren al menos tres meses de práctica constante y disciplinada de nuevos hábitos para que se puedan observar efectos fisiológicos que justifiquen una reevaluación de la dosis. Este período permite estabilizar los nuevos patrones y diferenciar los efectos reales de las fluctuaciones diarias.
El proceso para plantear una reducción de medicación a su médico debe ser riguroso y basado en evidencia documentada. El protocolo seguro es el siguiente:
- Documentación rigurosa: Mantenga un diario de salud durante un mínimo de 3 meses. Registre no solo sus hábitos (dieta, ejercicio), sino también mediciones objetivas diarias (presión arterial, niveles de glucosa, registro de síntomas específicos).
- Consulta informada: En su próxima cita, presente este diario a su médico. Esto demuestra su compromiso y proporciona los datos objetivos que él o ella necesita para tomar una decisión informada.
- Evaluación gradual: Si los marcadores objetivos han mejorado de forma sostenida, su médico podría proponer una reducción gradual y controlada, con un seguimiento estricto para monitorear la respuesta del cuerpo.
Es vital entender que hay condiciones donde el estilo de vida es un apoyo crucial pero nunca un sustituto. Enfermedades como la diabetes tipo 1, el hipotiroidismo tras una tiroidectomía o ciertos trastornos psiquiátricos requieren medicación de por vida. En estos casos, el objetivo del estilo de vida no es eliminar el fármaco, sino optimizar su eficacia y reducir la necesidad de dosis más altas.
Asumir la nueva realidad o tirar la toalla: ¿dónde está la línea de la salud mental?
El diagnóstico de una enfermedad grave impone una «nueva normalidad». Afrontar esta realidad es uno de los mayores desafíos para la salud mental. A menudo, los pacientes se debaten entre dos extremos: una lucha encarnizada por volver a la vida «de antes» o una resignación pasiva que roza el abandono. La oncología integrativa propone una tercera vía: la aceptación radical, que no es sinónimo de rendición, sino una estrategia activa de afrontamiento.
La aceptación radical significa reconocer la realidad de la situación, con todo su dolor e incertidumbre, sin gastar energía en luchar contra hechos que no se pueden cambiar. Este cambio de perspectiva libera una enorme cantidad de recursos mentales que pueden reinvertirse en lo que sí se puede controlar: la calidad del momento presente, la gestión de los síntomas y la búsqueda de sentido. Como explica el Dr. Vidal-Jové, este enfoque responde a una necesidad profunda:
Ante la necesidad de dar un sentido a la enfermedad como elemento terapéutico dentro de la propia existencia, el paciente encuentra en las terapias complementarias una atención al sufrimiento desde la esperanza.
– Dr. Vidal-Jové, Revista La Vida en Rosa – Oncología integrativa
Tirar la toalla es pasividad; asumir la nueva realidad es un acto de poder. Es decidir ser un actor principal en el proceso, no un espectador pasivo del tratamiento. Terapias como el mindfulness o la meditación son herramientas increíblemente potentes para cultivar esta actitud.
Estudio de caso: Mindfulness como estrategia activa de afrontamiento
El programa de medicina integrativa de Grupo Oncoclinicas en Brasil implementa con éxito el programa MBSR (Mindfulness-Based Stress Reduction) de 8 semanas. Durante el programa, los pacientes no «luchan» contra sus pensamientos o sensaciones, sino que aprenden a observarlos con autocompasión y sin juicio. Esta práctica les transforma de receptores pasivos del tratamiento a colaboradores activos en su proceso de curación. Los resultados documentados incluyen una mejor regulación del sueño, una reducción significativa de los síntomas de ansiedad y depresión, y la adquisición de herramientas de autogestión que les acompañarán de por vida. Esto demuestra que la aceptación no es resignación, sino una forma avanzada de resiliencia.
La línea entre asumir la realidad y tirar la toalla está en la acción. Tirar la toalla es dejar de actuar. Asumir la realidad es actuar de forma inteligente y compasiva sobre el terreno que se pisa, aquí y ahora.
Puntos clave a recordar
- Comunicación total: La transparencia absoluta con su equipo médico sobre cada hierba, suplemento o terapia es su principal red de seguridad.
- La evidencia primero: Priorice terapias que tengan respaldo científico para sus síntomas específicos. El alivio sintomático no es curación.
- Usted es el director: Su rol es construir y dirigir un equipo de bienestar, donde el tratamiento convencional es el pilar y las terapias complementarias son el apoyo estratégico.
¿Qué remedios de medicina natural tienen evidencia científica sólida para dolencias menores?
En el contexto de un tratamiento oncológico, el término «dolencias menores» adquiere una nueva dimensión. Síntomas como la fatiga, la ansiedad o las náuseas pueden tener un impacto mayúsculo en la calidad de vida. Es aquí donde un «botiquín natural» basado en evidencia puede ser un complemento valioso, siempre y cuando se utilice con conocimiento y en comunicación con su equipo médico.
Es crucial adoptar una perspectiva crítica. No todo lo que se promociona como eficaz lo es. Por ejemplo, el jengibre es comúnmente recomendado para las náuseas. Sin embargo, una revisión de 18 estudios realizada por el NCCIH de EE.UU. concluyó que la evidencia sobre su utilidad para las náuseas por quimioterapia es mixta y no concluyente. Esto no significa que no funcione para nadie, pero sí que no es una solución garantizada y no debe reemplazar a los fármacos antieméticos probados.
En lugar de buscar soluciones mágicas, centrémonos en las intervenciones que han demostrado consistentemente ofrecer beneficios para síntomas específicos en pacientes oncológicos. Este es un botiquín de herramientas, no de píldoras, enfocado en mejorar su bienestar general:
- Acupuntura: Sólida evidencia para el manejo de náuseas, vómitos y ciertos tipos de dolor relacionado con el cáncer. Debe ser realizada por un profesional certificado.
- Meditación y Mindfulness: Demostrado que alivia la ansiedad, la fatiga, el estrés y los problemas de sueño. Existen innumerables recursos guiados y aplicaciones.
- Yoga (adaptado): Ayuda con el estrés, la ansiedad y la depresión, además de mejorar la flexibilidad y la fuerza suave. Es crucial buscar un instructor cualificado en yoga oncológico que sepa qué posiciones evitar.
- Masaje terapéutico (oncológico): Realizado por un masajista entrenado, puede ser muy útil para la ansiedad, el dolor y la depresión. El terapeuta debe saber adaptar la presión y evitar zonas sensibles o con dispositivos médicos.
- Aromaterapia: La inhalación de ciertos aceites esenciales (como lavanda o menta) puede aliviar el dolor, las náuseas y el estrés. Utilizar siempre con un difusor, nunca aplicar directamente sobre la piel sin diluir, y verificar posibles alergias.
El enfoque correcto es utilizar estas herramientas no como curas, sino como lo que son: estrategias sofisticadas y basadas en evidencia para gestionar los síntomas, calmar el sistema nervioso y devolverle una sensación de control y bienestar durante un momento difícil.
Preguntas frecuentes sobre la integración de terapias
¿Puedo dejar mi medicación si me siento mejor con terapias naturales?
No. Nunca debe suspender una medicación prescrita sin consultarlo y acordarlo con su médico. La sensación de mejoría puede deberse al efecto acumulativo y exitoso de su tratamiento médico, apoyado por la terapia complementaria, pero no la reemplaza. Suspender el tratamiento principal puede tener consecuencias muy graves.
¿Qué medicamentos nunca se pueden sustituir por cambios en el estilo de vida?
Existen tratamientos que son de por vida y no sustituibles. Por ejemplo, la insulina en la diabetes tipo 1, las hormonas tiroideas tras una extirpación de la glándula (tiroidectomía) o ciertos medicamentos para trastornos bipolares. En estos casos, un estilo de vida saludable es un complemento fundamental para optimizar el tratamiento, pero nunca un reemplazo.
¿Cómo puedo documentar mis cambios para presentarlos a mi médico?
La mejor herramienta es un diario de salud detallado. Durante un mínimo de 3 meses, anote diariamente mediciones objetivas (tensión arterial, niveles de glucosa, etc.), junto con sus cambios en la dieta, el ejercicio, la calidad del sueño y la escala de sus síntomas. Presentar estos datos organizados demuestra su compromiso y le da a su médico la información que necesita para tomar decisiones clínicas seguras.